Par : Cat Ebeling, RN, MSN-PHN, co-auteur des best-sellers : The Fat Burning Kitchen, Les 101 meilleurs aliments qui combattent le vieillissement & La solution au diabète
Il existe une maladie silencieuse et grave qui s’empare lentement d’une grande partie de notre population. La maladie du foie gras est de plus en plus courante dans de nombreuses régions du monde, en particulier aux États-Unis. Elle touche une personne sur cinq dans le monde et constitue un facteur de risque majeur d’insuffisance hépatique, ainsi que de diabète, de crise cardiaque et même de cancer. Aux États-Unis, il s’agit de la maladie hépatique la plus courante.
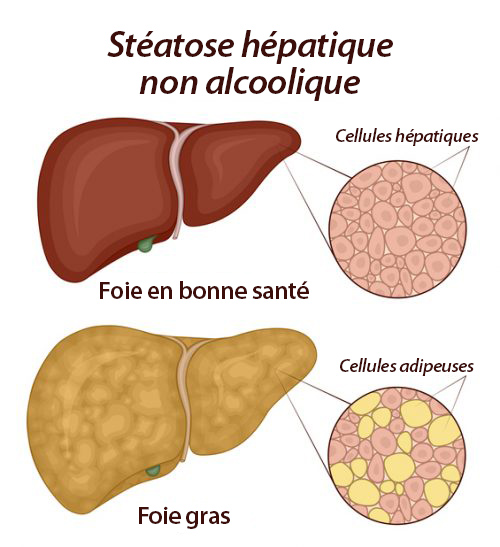
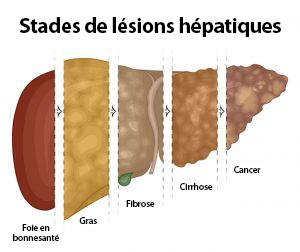
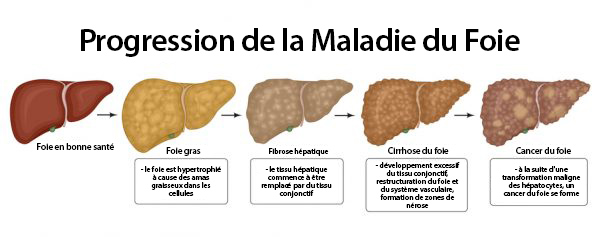
Cette maladie est appelée NALFD (stéatose hépatique non alcoolique) ou stéatose hépatique. Il a des liens évidents avec le fructose, les huiles de graines végétales et notre alimentation en général. Quelle est cette maladie ?
La principale caractéristique de cette maladie est une surcharge de graisse stockée dans le foie. À tel point que le foie ne peut plus fonctionner correctement. Le foie est considéré comme « gras » lorsqu’il contient plus de 5 % de graisse. La stéatose hépatique non alcoolique constitue le stade initial de cette maladie du foie et, à ce stade, est encore réversible.
Le plus gros problème de cette maladie est qu’elle ne présente souvent aucun symptôme et n’est donc pas diagnostiquée. Au fil du temps, la NAFL peut se transformer en NASH, ou stéatohépatite non alcoolique. À ce stade, l’inflammation et la graisse commencent à endommager les cellules du foie, entraînant des cicatrices et une cirrhose du foie. Au moment où la maladie évolue vers la NASH, le foie ne fonctionne plus très bien. La NASH peut mettre la vie en danger et peut être le début d’un cancer du foie, une forme de cancer agressive et difficile à traiter.
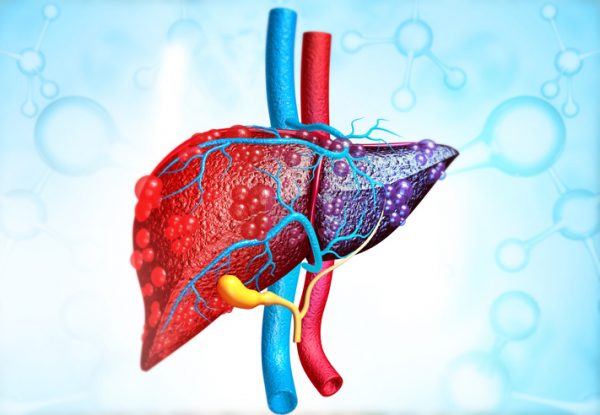
Le foie est l’un des principaux organes de notre corps, sans lequel nous ne pouvons pas vivre. Il est responsable de :
- Production de bile, élimine les déchets et décompose les graisses
- Production de protéines pour le plasma sanguin
- Production de cholestérol et de protéines spéciales qui transportent les graisses
- Conversion du glucose en glycogène pour le stockage
- Traitement de l’hémoglobine en fer
- Conversion de l’ammoniac en urée à effectuer hors du corps
- Métaboliser les médicaments et débarrasser le corps des toxines
- Réguler la coagulation sanguine
- Créer des facteurs immunitaires pour lutter contre les infections
- Élimination des sous-produits des globules rouges.
Lorsque le foie est surchargé de sucre ou de féculents, il commence à produire de la graisse comme un fou. C’est la réponse normale du corps à un excès de glucose. Cependant, le fructose, surtout lorsqu’il se présente sous la forme de sirop de maïs à haute teneur en fructose , est un élément déclencheur qui met le foie en surmenage et active réellement la production de graisse. Étant donné que le sirop de maïs à haute teneur en fructose se retrouve dans pratiquement tous les aliments et boissons transformés, il est la principale cause du syndrome du foie gras, ainsi que de nombreux autres problèmes de santé graves.
La stéatose hépatique s’accompagne d’une cascade de problèmes de santé. Tout d’abord, une glycémie élevée, des niveaux élevés d’inflammation et une résistance à l’insuline vous orientent vers le diabète et l’obésité. À mesure que la graisse s’accumule dans le foie et les organes environnants, la « graisse viscérale » est un précurseur de nombreuses maladies chroniques graves.
L’excès de graisse abdominale augmente également le taux de cholestérol LDL, lorsqu’il est combiné à une inflammation excessive, ce qui fait de vous un candidat de choix aux crises cardiaques. Ce qui est encore plus choquant, c’est que cette maladie n’est pas une maladie qui touche uniquement les personnes d’âge moyen ou plus âgées. Des enfants âgés de 10 à 12 ans seulement contractent cette maladie en passant leur enfance à boire des jus de fruits et des sodas.
Quels sont les facteurs de risque de stéatose hépatique ? La stéatose hépatique non alcoolique (NAFLD) est plus fréquente chez les personnes présentant l’un de ces problèmes ou caractéristiques de santé :
- Femmes ménopausées ou post-ménopausées
- Personnes dont la vésicule biliaire a été retirée
- Obésité
- Diabète de type 2
- Prédiabète
- Syndrome métabolique
- Hispanique
- Perte de poids rapide
- hypertension artérielle
- Âge moyen ou plus ; les enfants peuvent aussi avoir la NAFLD
- Corticostéroïdes et certains médicaments anticancéreux
- Faible apport en choline, un nutriment nécessaire
Déficience en choline et NAFLD
La recherche montre désormais que la carence en choline, un nutriment clé présent dans les jaunes d’œufs et le foie de bœuf, est l’un des principaux facteurs de risque qui déclenchent la stéatose hépatique, avec le fructose. Selon Chris Masterjohn, titulaire d’un doctorat. En science de la nutrition, la carence en choline semble en fait être un déclencheur encore plus important de la stéatose hépatique que le fructose, et selon lui, l’augmentation de cette maladie hépatique est en grande partie le résultat de l’évitement du foie et des jaunes d’œufs. Dit le Dr Masterjohn :
« Plus précisément, je crois actuellement que les graisses alimentaires, qu’elles soient saturées ou insaturées, et tout ce que le foie aime transformer en graisse, comme le fructose, le [saccharose] et l’éthanol, favoriseront l’accumulation de graisses tant que nous n’obtenons pas assez de choline« , dit Masterjohn ajoutant :
« Une fois que cette graisse s’accumule, le facteur critique qui déclenche un feu inflammatoire dans cette graisse est la consommation excessive d’AGPI (graisses polyinsaturées provenant d’huiles végétales). »
Lorsque vous combinez un régime pauvre en choline avec un excès de fructose et de féculents, vous êtes presque assuré de développer une stéatose hépatique à un moment donné.
Qu’est-ce que la Choline ?

La choline est un nutriment présent dans les jaunes d’œufs, le foie de bœuf, les légumineuses, les noix, le bœuf et les légumes-feuilles. La choline est un composant essentiel de nos membranes cellulaires et est nécessaire à la synthèse des phospholipides. La choline aide notre corps à créer le neurotransmetteur acétylcholine qui est important pour la mémoire, l’humeur, le contrôle musculaire et d’autres fonctions du cerveau et du système nerveux.
La choline agit également sur le métabolisme des vitamines B. La choline est essentielle à la fabrication de la phosphatidylcholine, importante pour la structure et l’intégrité des parois cellulaires de notre corps. De nombreuses personnes ont une faible teneur en choline en raison de restrictions alimentaires (jaunes d’œufs, foie) et de personnes végétariennes et végétaliennes.
Femmes ménopausées et carence en choline
Les jeunes femmes ont besoin de moins de choline dans leur alimentation que les enfants ou les autres adultes, car l’hormone féminine œstrogène aide le corps à produire de la choline. Après la ménopause, les niveaux d’œstrogènes diminuent, ce qui rend nécessaire l’apport de choline dans l’alimentation. Cela expose les femmes ménopausées et postménopausées à un risque beaucoupplus élevé de stéatose hépatique, en particulier lorsqu’elles ont une mauvaise alimentation, riche en sucres et en amidon.
Choline et vitamines B

De plus, lorsqu’une personne souffre d’une carence en folate, une vitamine B, le besoin en choline alimentaire augmente encore plus, car la choline est nécessaire pour aider l’organisme à utiliser les vitamines B.
Deux variations génétiques très courantes du gène PEMT et du gène MTHFR (je discuterai de ces variations génétiques dans un prochain article) créent un besoin plus élevé en folate ET en choline, augmentant encore le risque de contracter une stéatose hépatique.
Qu’est-ce que cela signifie ?
Les femmes ménopausées et les personnes présentant ces variations génétiques courantes courent un risque élevé de carence en choline, ce qui les expose à un risque encore plus élevé de stéatose hépatique. ET lorsque vous combinez ces facteurs avec des variations génétiques communes, une mauvaise alimentation (riche en aliments transformés, en sirop de maïs à haute teneur en fructose et en céréales transformées), les risques de stéatose hépatique sont extrêmement élevés.
Quels sont les symptômes ?
Souvent, cette maladie sournoise provoque peu de symptômes, voire aucun. Si tel est le cas, les symptômes peuvent inclure de la fatigue, une perte d’appétit, des nausées et une gêne dans la partie supérieure droite de l’abdomen. Si rien n’est fait, cela peut évoluer vers de graves problèmes hépatiques, notamment :
- Gonflement abdominal
- Vaisseaux sanguins hypertrophiés
- Rate hypertrophiée
- Paumes rouges
- Jaunissement de la peau et des yeux (jaunisse)
- Confusion mentale ou démence
Comment prévenir ou inverser la stéatose hépatique
Vous pouvez inverser la stéatose hépatique en modifiant votre alimentation. La première étape consiste à éliminer strictement les aliments contenant du fructose et du sirop de maïs à haute teneur en fructose, ainsi que du saccharose ou tout autre sucre ajouté. Évitez ces aliments :
- Aliments transformés, en particulier les aliments contenant du fructose ajouté, du sirop de maïs ou du sirop de maïs à haute teneur en fructose.
- Toutes les huiles de graines végétales telles que l’huile de soja, l’huile de canola, l’huile de tournesol, l’huile de maïs, l’huile de carthame, l’huile de coton
- Alcool
- Certains médicaments, notamment l’acétaminophène et l’ibuprofène
Aliments à consommer davantage :
- Jaunes d’œufs
- Foie nourri à l’herbe
- Viandes, volailles et poissons élevés naturellement : vous devrez peut-être envisager d’en manger même si vous êtes végétarien ou végétalien.
- Haricots et pois
- Aliments stimulant le foie tels que les artichauts, la roquette et le pissenlit
- Légumes à feuilles vertes riches en folate
De plus, la prise de suppléments peut aider le foie à éliminer les graisses, tout en reconstruisant et en réduisant l’inflammation. Incluez ces suppléments :
- Lécithine, riche en choline
- Une vitamine multi-B contenant du folate naturel ou du méthylfolate, PAS de l’acide folique synthétique
- Chardon-Marie qui aide le foie
- Zinc
- Sélénium
- La berbérine, qui abaisse la glycémie
- Protéine de lactosérum, dont il a été démontré qu’elle réduit la graisse du foie jusqu’à 20 %
- Le thé vert contient des catéchines qui diminuent la graisse du foie et l’inflammation
D’autres suppléments comme les probiotiques, le resvératrol, la curcumine, la vitamine E, la vitamine C et la vitamine D peuvent aider à améliorer naturellement la stéatose hépatique et la santé globale.
Et n’oubliez pas de faire de l’exercice régulièrement, car cela peut vous aider à brûler l’excès de glucose, à augmenter votre sensibilité à l’insuline et à perdre du poids.
Votre médecin pourrait-il manquer ces signes d’avertissement d’un cauchemar de santé qui vous menace ?
Si vous souffrez de fatigue, de graisse abdominale ou de brouillard cérébral… et qu’il n’a pas été en mesure de vous aider… alors la réponse pourrait être « oui ».
Mais c’est un risque pour la santé que vous ne pouvez pas vous permettre d’ignorer. (Allez ici pour découvrir de quoi il s’agit.)
La bonne nouvelle ? Une fois que vous aurez découvert la vérité sur cet organe du corps ignoré, vous pourrez sans effort renouveler vos niveaux d’énergie infinis, faire fondre des kilos de graisse abdominale tenace et retrouver votre vivacité d’esprit.
Pour découvrir ce que les médecins vérifient rarement, regardez ce rapport choquant maintenant (cliquez ici).
Références
https://drhyman.com/blog/2013/09/26/fatty-liver-90-million-americans/
https://www.mayoclinic.org/diseases-conditions/nonalcoholic-fatty-liver-disease/symptoms-causes/syc-20354567
https://www.theartofhealing.com.au/eggs.html
https://draxe.com/health/fatty-liver-disease/
https://pubmed.ncbi.nlm.nih.gov/21288612/
https://articles.mercola.com/sites/articles/archive/2019/05/08/why-children-are-getting-fatty-liver-disease.aspx?fbclid=IwAR0l_PNLDz1g4gcGUXJlg9VOs8F9I57HKVmIF8oXzUYZ9OtNdOFYRtjXrpw
https://www.healthline.com/health/visceral-fat#complications
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5893377/#R8
https://www.hopkinsmedicine.org/health/conditions-and-diseases/liver-anatomy-and-functions
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4462685/
https://www.healthline.com/nutrition/fatty-liver#TOC_TITLE_HDR_6
https://draxe.com/health/fatty-liver-disease/
https://academic.oup.com/ajcn/article/92/5/1113/4597519
https://ods.od.nih.gov/factsheets/Choline-HealthProfessional/
https://academic.oup.com/ajcn/article/85/5/1275/4632979?itm_medium=sidebar&itm_content=ajcn&itm_source=trendmd-widget&itm_campaign=trendmd-pilot&utm_campaign=The_American_Journal_of_Clinical_Nutrition_TrendMD_0&utm_source=TrendMD&utm_medium=cpc